Kit de herramientas de comunicación para anestesiólogos
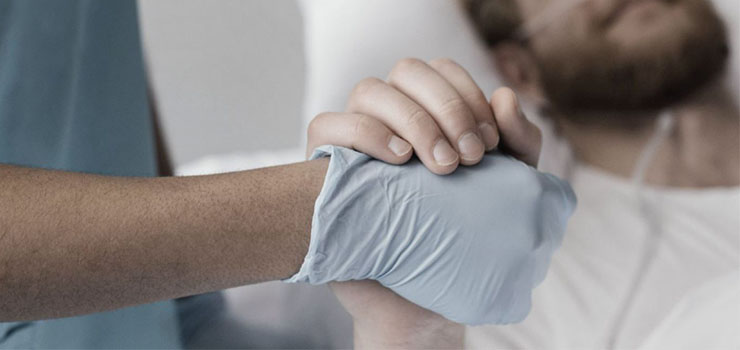
La American Society of Anesthesiologists (ASA) elaboró un Programa de mejora de las comunicaciones. Una parte está dedicada a aquellas situaciones donde el médico debe tratar a su paciente en un contexto específico.
Aunque la mayoría de los médicos confían en que tratan a los pacientes por igual, las nociones preconcebidas sesgan las interacciones de todas las personas y es posible que ni siquiera nos demos cuenta. Los pacientes también pueden experimentar el mismo sesgo inconsciente en sus interacciones con los médicos.
La anestesióloga Brook Trainer forma parte del subgrupo del Comité de Comunicaciones de la ASA que ayudó a desarrollar el Kit de Herramientas de comunicación para anestesiólogos. Escribió un artículo publicado en la revista de la ASA basándose en una revisión de 42 estudios publicados en BMC Medical Ethics que demuestran que los profesionales de la salud exhiben el mismo nivel de sesgo implícito que la población en general y que este sesgo reduce la calidad de la atención.
“Reconocer que hacemos suposiciones y luego desafiar esas suposiciones es difícil, pero es vital para garantizar una atención de alta calidad”, dice la doctora.
El kit de herramientas del Programa de mejora de las comunicaciones con los pacientes se desarrolló para proporcionar a los anestesiólogos recursos para mejorar las experiencias de los pacientes, centrándose en comunicarse con ellos como individuos y brindándoles el respeto que merecen.
CONSEJOS ÚTILES SOBRE LA COMUNICACIÓN MÉDICO-PACIENTE
Las siguientes ideas y recomendaciones que proporciona la Dra. Brooks apuntan a una reflexión sobre las conversaciones de los médicos con sus pacientes, cuestiona las suposiciones y enfoques, y conducen a la necesidad de adaptar específicamente las comunicaciones en función de las necesidades de las distintas poblaciones de pacientes.
- Brindar atención culturalmente competente
Es necesario que seamos conscientes de nuestros prejuicios y reflexionar sobre ellos para desarrollar la humildad cultural. La investigación muestra, por ejemplo, que el sesgo racial en el manejo del dolor hace que los afroamericanos sean sistemáticamente subtratados para el dolor en relación con los blancos debido a creencias falsas sobre sus diferencias biológicas.
La Dra. Brooks recuerda el caso de “un paciente que recibió varios disparos en el abdomen. Al principio rechazó la cirugía que le salvó la vida a pesar de que varios médicos le dijeron que era necesaria. No quería que el cirujano lo "cortara". No fue hasta que un médico fue a la habitación de la UCI, acercó una silla, se sentó frente a frente y le explicó con calma la necesidad de la cirugía en términos simples hasta que finalmente estuvo de acuerdo. ¿Le gustaba cocinar? ¿Qué tipo de comida le gustaba cocinar? ¿Quería volver a comer? El médico habló con calma, fue empático, lo conoció un poco y pudo ganarse su confianza. Sin duda, los otros médicos querían lo mejor para el paciente, pero al hacer suposiciones sobre él, no lograron ganarse su confianza, alcanzar su nivel de comprensión y conectarse con él de manera significativa, por lo que no pudieron convencerlo”.
- Es importante pensar en las necesidades del paciente en términos de creencias o prácticas culturales, religiosas o espirituales que puedan influir en su atención y adaptar adecuadamente las comunicaciones. También es clave abogar por un sistema culturalmente competente, lo que incluye garantizar que los proveedores de atención médica reciban capacitación sobre competencia cultural y abogar por el reclutamiento de proveedores que reflejen a la población de pacientes.
- Poner el foco en la comunicación no verbal
Los modales, los hábitos, las apariencias y las habilidades interpersonales afectan la impresión que el profesional genera en los pacientes. Las acciones intencionales pueden volverse inconscientes, automáticas, completamente aprendidas y aplicadas a fines positivos, con la práctica. Por el contrario, las acciones no intencionales pueden modificarse conscientemente, transformarse intencionalmente y volver a aprenderse por completo. Unir estas dos variedades de aprendizaje es fundamental para una buena comunicación médico-paciente. A través de la práctica, el estudio, la lectura y el ejercicio profesional, los anestesiólogos pueden ir incorporando nuevas estrategias de comunicación, más empáticas y fáciles de comprender por el paciente.
- Las prácticas verbales y no verbales que comunican cariño pueden reducir el estrés y los requisitos de medicación. Una descripción minuciosa de los eventos perioperatorios sirve como un potente ansiolítico en comparación con la ausencia de contacto o la sedación sin comunicación previa.
- Contar qué hacemos y quiénes somos
Para hacer un mejor trabajo como anestesiólogos debemos transmitir a los pacientes y, por lo tanto, al público qué es lo que hacemos y quiénes somos. Realmente necesitamos ser nuestros propios defensores en ese sentido y aprovechar el poco tiempo que tenemos con los pacientes. La mayoría de las veces no tenemos poco tiempo para conocerlos, para desarrollar una relación. Por eso, es importante aprovechar el tiempo para asegurarnos de transmitirles el trabajo que vamos a hacer para ellos y que están bajo nuestro cuidado durante la intervención quirúrgica. También para asegurarnos de que les damos la oportunidad de recordar quiénes somos cuando dejan nuestro cuidado.
TIPS PARA EMPEZAR A APLICAR
- Adaptar la comunicación a las características culturales del paciente.
- Ganarse su confianza a través de la empatía y de un clima personal e íntimo.
- Usar un lenguaje sencillo y fácil de entender.
- Identificar los patrones involuntarios de comunicación que pueden crear un barrera con el paciente.
- Transmitir calma a través del lenguaje no verbal: mirar a los ojos, practicar la escucha activa y mostrar una actitud receptiva, entre otros.
- Contarle al paciente quiénes somos y cómo vamos a ayudarlo.
PACIENTES EXTRANJEROS: DOS HISTORIAS EN ARGENTINA
Dominika Kowalska llegó desde Polonia en el 2016.
Mientras estudiaba en la Universidad de Bydgoszcz comenzó a estudiar español a partir de su fascinación por los autores latinoamericanos como, por ejemplo, Julio Cortázar. Luego viajó a España para perfeccionar el idioma y allí se enamoró de un médico argentino, el Dr. Juan Pablo Torcasio. Después de vivir un tiempo en España vinieron juntos a Buenos Aires donde Dominika, al principio, trabajó como traductora de polaco para la Embajada.
A los tres años residiendo en Argentina, ella quedó embarazada y fue en esa instancia que, por primera vez, comenzó a frecuentar el sistema de salud en nuestro país con cierta regularidad.
“La primera situación de salud fue el embarazo. Tenía que acudir a ecografías, revisiones, visitas y después el mismo parto. Nació prematuro entonces estuvo un mes en neonatología. La comunicación verbal con los médicos no fue difícil, pero tuve una experiencia no muy agradable al dar a luz porque mi obstetra estuvo ausente. Me guió en el proceso, pero me abandonó en el parto. Finalmente, tuve a mi hijo con los médicos de guardia que estaban muy bien preparados. Luego tuve mucho contacto con los médicos de neonatología, que actuaron siempre con excelencia. Ellos fueron muy empáticos desde el principio”.
Dariah Ckakharova, en Argentina llamada “Dasha” emigró desde Crimea que en ese entonces pertenecía a Ucrania (ahora la ciudad forma parte de Rusia) en 1997 junto a su familia. Sus padres, su hermana de 23 años y ella de 16 solamente hablaban ruso y un poco de inglés en ese entonces. Durante los primeros tiempos la familia no necesitó visitar el sistema de salud ya que el padre era médico.
“Tenemos muchas anécdotas. Mi mamá estuvo internada, pero nos turnamos con mi hermana para acompañarla y hacer de intérpretes con las enfermeras y los médicos ya que nosotras hablábamos mejor que ella. No sé si ahora cambió la atención, pero en general miraban la historia clínica, la revisaban y chau. No la miraban a la cara. Es muy importante las señales de la cara. Son más fáciles de interpretar. Los médicos tienen que mirar más a la cara del paciente. Y con eso ya no necesitan ninguna traducción”.
UNA REFLEXIÓN FINAL
Según la ASA, la buena comunicación es fundamental para proteger la integridad profesional al mismo tiempo que para garantizar la seguridad y una buena recuperación del paciente. La misión que deben llevar adelante los especialistas en anestesiología es reflexionar y aprender sobre el diálogo médico-paciente, y mejorar de forma continua las estrategias comunicacionales para las instancias pre y post quirúrgicas.
Tomar conciencia de los patrones individuales de lenguaje y comportamiento se convierte en un punto de partida para mejorar las habilidades de comunicación y obtener resultados de la más alta calidad posible.
Si se mejora un poco cada vez, tanto el paciente como el profesional sentirán el beneficio. Habrá una mayor satisfacción, los niveles de confianza y la conexión aumentarán y eso llevará a mejores experiencias.
PARA PROFUNDIZAR EN EL TEMA
En el episodio del podcast de la ASA Enhancing Patient Communications, el Dr. Kraig de Lanzac, secretario adjunto de ASA y ex presidente del Comité de Comunicaciones presenta iniciativas sobre cómo mejorar las comunicación anestesiólogo - paciente en el marco del Programa de mejora de las comunicaciones con los pacientes.


